Karsystemet oversigt
Blodet kar-systemet, også kaldet kredsløbssygdomme, af kroppen består af arterier, vener og kapillærer (små blodkar mellem arterier og vener, der distribuerer ilt-rige blod til kroppen). Hjertet er ansvarlig for at pumpe blod gennem dette netværk af blodkar i hele kroppen.
En anden vaskulære system af kroppen er lymfesystemet. Lymfekar bære lymfe væske (en klar, farveløs væske, der indeholder vand og blodlegemer). Lymfesystemet hjælper med at beskytte og bevare det flydende kroppen ved filtrering og dræning lymfeknuder fra hver region af kroppen.
Kollektivt blodet og lymfesystemet er transportsystemer i kroppen. De leverer ilt, næringsstoffer, fjernelse af affaldsstoffer, væskebalance, samt mange andre funktioner, til alle organer og væv i kroppen. Derfor kan sygdomme, der påvirker det vaskulære system påvirker organerne, der leveres af en bestemt vaskulære netværk, såsom koronar arterierne i hjertet, f.eks. En blokering i kranspulsårerne i hjertet kan forårsage hjerteanfald.
Hvad er årsagen til kar-sygdomme og sygdomme?
En vaskulær sygdom er en sygdom, der påvirker arterier og / eller vener. Oftest, vaskulær sygdom påvirker blodgennemstrømningen, enten ved at blokere eller svække blodkar eller ved at beskadige ventiler, der findes i vener. Organer og andre strukturer i kroppen kan blive beskadiget af vaskulær sygdom som følge af nedsat eller helt blokeret blodgennemstrømning.
Der er mange forskellige årsager til de forskellige typer af kar-sygdomme og sygdomme. Men koronararteriesygdom ( hjerteanfald ), cerebrovaskulær sygdom (slagtilfælde) og perifer arteriel sygdom (tab af lemmer eller brug af lemmer) er nogle af de førende årsager til sygdom og død i USA siden der er et potentiale for forekomst for hjerteanfald, slagtilfælde, og tab af lemmer (r), der skal forebygges eller mindskes, vil fokus for medicinsk behandling af vaskulære sygdomme information koncentreres om disse sygdomme.
Disse tre karsygdom sygdomme (hjerteanfald, slagtilfælde og perifer karsygdom) kan være forbundet med samme årsag, åreforkalkning (en ophobning af plak, som er en deponering af fedtstoffer, kolesterol, cellulære affaldsprodukter, calcium og fibrin i den indvendige foring af en pulsåre), og er alle forbundet til de samme risikofaktorer.
Åreforkalkning er en systemisk, progressiv, kronisk karsygdom proces, der især påvirker halspulsårer (større blodtilførsel til hjernen), kranspulsårerne (blodforsyning til hjertet), og de perifere arterier på samme måde.
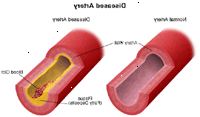
Det er ukendt, præcis hvordan åreforkalkning begynder eller hvad der forårsager det. Aterosklerose kan begynde så tidligt som barndom. Men sygdommen har potentiale til at udvikle sig hurtigt. Det er generelt karakteriseret ved akkumulering af fedtaflejringer langs det inderste lag af arterierne. Hvis sygdommen skrider frem, kan plakdannelse finde sted. Denne fortykkelse indsnævrer arterier og kan nedsætte blodgennemstrømningen eller helt blokere for strømmen af blod til organer og andre kroppens væv og strukturer.
Tilstedeværelsen af atherosklerose i et af disse områder er en stærk indikator for, at der også tilstedeværelsen af atherosklerose i arterierne i andre dele af kroppen. Ligesom aterosklerose i arterierne i hjertet kan forårsage et hjerteanfald eller atherosclerose af arterierne til hjernen kan forårsage et slagtilfælde, så kan åreforkalkning benet arterier forårsage en blokering. En blokering kan hindre blodgennemstrømning, og potentielt resultere i smerter i benet (s), sår eller sår, der ikke heler og / eller behov for amputation (kirurgisk fjernelse) af foden eller benet.
Derfor bør styring af risikofaktorer være optimeret til at styre udviklingen af vaskulære sygdomme sygdomme forårsaget af aterosklerose. Undersøgelser har vist, at livsstilsændringer ikke alene har stoppet men også vendt udviklingen af åreforkalkning udvikling.
Fordi karsygdomme og sygdomme kan involvere mere end et af kroppens systemer på et tidspunkt, mange typer af lægerne behandler vaskulære problemer. Specialister i vaskulær medicin og / eller kirurgi arbejde tæt sammen med læger i andre specialer, såsom intern medicin, interventionel radiologi, kardiologi, og andre for at sikre omfattende pleje af patienter med karsygdomme.
Hvad er de risikofaktorer for karsygdomme?
Modificerbare risikofaktorer, der er forbundet med alle fire store kar-sygdomme er:
Hyperlipidæmi (høje niveauer af fedtstoffer i blodet, såsom cholesterol og triglycerider)
Rygning
Højt blodtryk
Mangel på motion
Kost højt indhold af mættet fedt
En risikofaktor er noget, der kan øge en persons chance for at udvikle en sygdom. Det kan være en aktivitet, såsom rygning, kost, familie historie, eller mange andre ting. Forskellige sygdomme har forskellige risikofaktorer.
Selv om disse risikofaktorer øge en persons risiko, er de ikke nødvendigvis forårsager sygdommen. Nogle mennesker med en eller flere risikofaktorer aldrig udvikle sygdommen, mens andre udvikler sygdommen og har ingen kendte risikofaktorer. Kendskab til dine risikofaktorer for enhver sygdom kan hjælpe med at guide dig ind i de relevante aktioner, herunder skiftende adfærd og blive monitoreres klinisk for sygdommen.
Hvordan kan risikere faktorer have medicinsk behandling?
Medicinsk behandling af karsygdomme omfatter oftest forvaltning af modificerbare risikofaktorer, såsom diabetes, hyperlipidæmi, rygning og højt blodtryk. En oversigt over forvaltningen af disse fire risikofaktorer er angivet nedenfor:
Diabetes. Diabetes alene, uden at de andre risikofaktorer, accelererer hastigheden af åreforkalkning dannelse.
Forhøjet blodsukker er forbundet med øget risiko for hjertesygdomme og slagtilfælde. Den europæiske Diabetes Association (ADA) Anbefalingerne omfatter opretholdelse af blodsukkerniveauet i intervallet 70 til 130 mg / dl før måltider. ADA anbefaler desuden en blodprøve kaldet hæmoglobin A1c, som i gennemsnit blodsukkerniveau over en periode på flere måneder, for at afgøre, om blodsukkerniveauet er blevet kontrolleret. Ønskes en hæmoglobin A1c på mindre end 7 procent.Hvad er hæmoglobin A1c?
Hæmoglobin er et stof, der findes inde i de røde blodlegemer. Det bærer oxygen til transport til alle celler i kroppen. Hæmoglobin kan også knytte sig til glukose.
Når for meget glukose forbliver i blodstrømmen i en længere periode, vil glucose knytte sig til hæmoglobin inde i de røde blodlegemer. Jo mere glukose, der er i blodet, desto mere glucose fastgøres til hæmoglobin. Et hæmoglobin A1c blodprøve vil være i stand til at bestemme den gennemsnitlige glucoseniveau over en periode på to til tre måneder. Forhøjede hæmoglobin A1c niveauer er forbundet med øget risiko for kardiovaskulær sygdom.
Din læge vil bestemme den passende medicin og pleje til din specifikke sygdom. Diabetes kan styres med diæt og motion alene, eller sammen med medicin, såsom orale antihyperglycemic medicin og / eller insulin.Hyperlipidæmi (høje niveauer af fedtstoffer i blodet, såsom LDL-kolesterol og triglycerider). To hovedtyper af fedtstoffer (lipider) findes i blodet, kolesterol og triglycerider (lipoproteiner). Kolesterol er et vigtigt element findes i alle menneskelige cellemembraner. Triglycerider er nødvendige for at hjælpe overføre energi fra maden ind i kroppens celler.
Høje niveauer af lipoprotein med lav densitet (LDL) kolesterol er en af årsagerne til ændret struktur af det inderste lag af arterien væg. Forhøjede LDL niveauer er forbundet med dannelsen af aterosklerotisk plak (fede materiale, som bliver hærdet, blokerer arterien og stoppe blodgennemstrømning).
Kolesterol niveauer kan stige og falde baseret på de typer af fedt du spiser, mængden af motion du gør, og din vægt. Din læge kan råde dig til at foretage ændringer i din kost samt foreslå en øvelse og vægt reduktion plan specifikt til dine behov. I nogle tilfælde kan der være en familie historie af forhøjede fedtstoffer i blodet. Dit helbred behandleren vil rådgive den bedste behandling for din bestemt sygdom.
Lipid (fedt) sænke behandling kan anbefales at hjælpe med at reducere progression af aterosklerotisk sygdom. De nationale Kolesterol Education Program III (NCEP-III) retningslinjer anbefaler et mål mål for LDL-kolesterol på mindre end 130 mg / dl. Men hvis du har en højere risiko for, hjertesygdomme, en LDL på under 100 er ideel. Den optimale mål for din LDL kolesterol kan afhænge af andre risikofaktorer. Dit helbred behandleren vil overveje dine individuelle risikofaktorer for at bestemme, hvad der er bedst for dig. Anbefalinger til andre typer af fedtstoffer i blodet omfatter triglycerider mindre at 150 mg / dl og high density lipoprotein (HDL) større end 40 mg / dl.
Din læge kan bestemme, at du har brug for en medicin til at opretholde en bestemt kolesterol niveau i tillæg til kosten og motion ændringer. Der findes flere typer af medicin anvendes til at mindske kolesterol. Statiner er en gruppe af lipidsænkende medicin og indbefatter simvastatin (Zocor), atorvastatin (Lipitor), og pravastatin (Pravachol), blandt andre. Undersøgelser har vist, at visse statiner kan reducere tykkelsen af halspulsåren væggen, øge størrelsen af hulrummet (åbning) af arterien og reducere vaskulær inflammation, menes at være en årsag til aterosklerose.
Fordi åreforkalkning kan udvikle sig til det punkt, forsnævring eller blokering blodkar, kan en anden form for medicin anvendes til at forebygge forsnævring eller blokering forårsaget af blodpropper. Trombocythæmmende medicin (blodplader er blodceller, der klæber sammen for at forhindre blødning) kan bruges til at nedsætte "klæbrighed" af blodplader og hjælpe med at forhindre dannes blodpropper inde blodkar. Sådanne lægemidler omfatter aspirin, clopidogrel (Plavix), eller dipyridamol (Persantine).Har vist rygestop. Rygning at fremme accelerationen af aterosklerotisk sygdom og er blevet identificeret som en af de stærkeste risikofaktorer i udviklingen af perifer arteriesygdom. Rygning er relateret til en nedsat sats for vellykkede resultater i vaskulære kirurgiske indgreb, en øget amputation sats, og et øget antal af hjerteanfald og slagtilfælde. Rygning er også relateret til en nedsat sats i overlevelse for hjerteanfald og slagtilfælde ofre.
Virkningerne af tobak omfatter:Forsnævring af blodkar (som blodkar bliver mindre, er blodtrykket forhøjet)
Øget kulilte i blodet, hvilket svækker ilttransport
Dannelse af blodpropper pga. blodpladeaktiveringen
Fremskyndelse af processen af atherosklerose
Øget risiko for blokering i benene arterier (der er en 30 procent til 50 procent stigning med at ryge en halv pakke per dag)
Årsag til hjerteanfald, slagtilfælde, og / eller død
Nedsat chance for vellykket kirurgisk resultat
Større risiko for amputation
Rygestop har vist sig at nedsætte udviklingen af den atherosklerotiske proces.
Nuværende retningslinjer rådgive alle rygere til at holde op. Hvis du ikke er i stand til at stoppe med at ryge, kan lægen henvise dig til en specialist. En specialist kan anbefale undervisningsmateriale, adfærdsændring rådgivning, medicin og opfølgende behandling. Rygestopinterventioner kan også omfatte støtte grupper eller individuel rådgivning, lære nye mestringsstrategier, sessioner med en specialist for en fastsat periode, og / eller nikotinplastre. Specifikke instruks bør medtages, hvis nikotinplastre startes. Nonnicotine medikamenter kan også anvendes som et alternativ eller supplement til andre behandlinger.
Skridt til rygestop kan nævnes:Aflever alle cigaretter og askebægre, før du afslutter
Seek familie og venner for støtte
Undgå sociale situationer, der stimulerer lyst til at ryge (drikke alkohol)
Spørg din læge om en henvisning til en specialist til rygestop
De fleste forsikringer dækker medicin og tjenester til rygestop. I nogle stater vil Medicaid også omfatte dækning for medicin.
Desuden er vægtforøgelse vist sig at være minimal efter et års rygestop. Fordelene ved rygestop opvejer effekten af vægtøgning.Højt blodtryk (hypertension). Højt blodtryk påvirker strukturen af væggen af arterien, accelererer den hastighed, hvormed åreforkalkning udvikler sig.
Ifølge National Heart, Lung, og Blood Institute (NHLBI) af National Institutes of Health, er højt blodtryk for voksne defineret som:140 mm Hg eller højere systolisk blodtryk
eller90 mm Hg eller større diastolisk
I de mest aktuelle NHLBI retningslinjer for hypertension blev en ny blodtryk kategori tilføjet kaldes præ-hypertension:
120 mm Hg - 139 mm Hg systolisk tryk
eller80 mm Hg - 89 mm Hg diastolisk tryk
NHLBI retningslinjer definerer normalt blodtryk som følger:
Mindre end 120 mm Hg systolisk blodtryk
ogMindre end 80 mm Hg diastolisk tryk
Disse numre bør anvendes som kun en vejledning. En enkelt forhøjet måling blodtryk er ikke nødvendigvis et tegn på et problem. Din læge vil gerne se flere blodtryksmålinger over flere dage eller uger før de foretager en diagnose af hypertension (forhøjet blodtryk) og behandlingen påbegyndes. En person, der normalt kører en lavere end normalt blodtryk kan betragtes hypertensive med lavere blodtryksmålinger end 140/90 mmHg.
Vægttab, regelmæssig motion og afbalanceret kost har vist sig at være effektiv til at sænke højt blodtryk. Et vægttab på omkring fem procent af den samlede kropsvægt, kan sænke blodtrykket og forårsage blodtryk medicin til at være mere effektiv. Ifølge de retningslinjer for fysisk aktivitet for folk, stærke beviser for, at 150 minutter eller 2 timer og 30 minutter om ugen af moderat intensitet aerob fysisk aktivitet, såsom rask gang, skubbe en græsslåmaskine, balsal dans, eller vandaerobic kan medvirke til at sænke risikoen for forhøjet blodtryk.
Blodtryk medicin kan anvendes til at hjælpe med at kontrollere forhøjet blodtryk. Din læge vil ordinere den rette medicin (r) til din situation. Der findes flere typer af medicin, der virker på forskellige måder at sænke blodtrykket.

