Her er nogle svar på ofte stillede spørgsmål om livmoderhalskræft.
Q: Hvad er kræft i livmoderhalsen?
A: Livmoderhalskræft er kræft, der starter i livmoderhalsen. Siden Pap-test blev en rutinemæssig test for kvinder i Europa, livmoderhalskræft er ikke længere et stort sundhedsproblem her. Men i mange udviklingslande, hvor Pap-test er ikke en rutinemæssig test, denne form for kræft er meget almindeligt.
Q: Hvad er livmoderhalsen?
A: livmoderhalsen er den nederste del af livmoderen, hvilket er den kvindelige reproduktive organ, der holder et barn under graviditet.
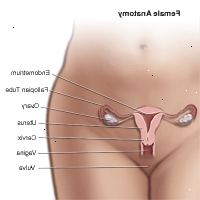
Livmoderhalsen forbinder uterus og vagina. Skeden fører til ydersiden af kroppen. Både uterus og cervix er placeret i bækkenet. De er i tæt kontakt med andre organer i underlivet, såsom æggestokke, øvre del af vagina, blære og rectum.
Q: der får livmoderhalskræft?
A: Enhver kvinde kan få livmoderhalskræft, men det forekommer oftere i latinamerikanske og afrikansk-europæisk kvinder end hos ikke-spansktalende hvide kvinder. De fleste tilfælde er fundet hos kvinder yngre end 50 år, men det sjældent udvikler sig i kvinder yngre end 20.
Q: Er der forskellige typer af livmoderhalskræft?
A: livmoderhalskræft starter med celler, der er på overfladen af livmoderhalsen.
Der er to hovedtyper af livmoderhalskræft:
Pladecellekræft. Denne kræft former i cellerne denne linje den ydre del af livmoderhalsen. Disse celler er pladeepitelceller. De linje den ydre del af livmoderhalsen, som er tættest på skeden, kaldet exocervix. Pladecellekræfttyper har flade, tynde celler. De dækker overfladen af exocervix. Denne type kræft opstår oftest hvor exocervix opfylder endocervix, som er den indre del af livmoderhalsen.
Adenocarcinom. This kræftformer i celler, der beklæder den indre del af livmoderhalsen. Disse celler er søjleepitelceller. De linje den indre del af livmoderhalsen, som er tættest på livmoderen, kaldet endocervix. De udvikler fra kirtelceller i endocervix.
Q: Hvem er i risiko for livmoderhalskræft?
A: Visse faktorer kan gøre en kvinde mere tilbøjelige til at få livmoderhalskræft end en anden. Disse kaldes risikofaktorer. Risikofaktorer for livmoderhalskræft er listet nedenfor.
HPV-infektion. Nogle af de menneskelige papillomavirus (HPV) sætte kvinder i højere risiko for livmoderhalskræft. Disse virus kan overføres ved seksuel kontakt. HPV-infektion er den vigtigste risikofaktor for livmoderhalskræft.
Rygning. En kvinde, der ryger har en højere chance for at få livmoderhalskræft.
Svagt immunforsvar. Kvinder, der har virus HIV, som forårsager aids, har en større risiko for at få livmoderhalskræft. Dette skyldes HIV gør immunsystemet svagere.
. Familie eller personlige historie af livmoderhalskræft Hvis din mor eller søster har haft denne kræft - eller du har haft det før dig selv - din risiko er højere end en kvinde uden denne historie.
Chlamydia-infektion. Dette er en seksuelt overført bakteriel infektion, der kan være forbundet med livmoderhalskræft.
Kost. En kost lavt i frugt og grøntsager, samt fedme, kan øge risikoen for livmoderhalskræft.
Oral antikonception. En kvinde, der har taget orale præventionsmidler i lang tid, kan have en højere risiko.
Mange graviditeter. En kvinde, der har haft mange fuldbårne graviditeter kan have større risiko.
DES. Hvis en kvinde mor tog stoffet diethylstilbestrol (DES), da hun var gravid, kvinden har en større chance for at få livmoderhalskræft.
Samfundsøkonomisk statusmøder. Mange kvinder med lave indkomster har ikke adgang til god sundhedspleje. Dette kan forhindre regelmæssige screeninger og øge deres risiko for livmoderhalskræft.
Q: Hvad kan en kvinde gøre for at mindske sin risiko for at få livmoderhalskræft?
A: Regelmæssige Pap-tests er meget vigtige for at afsløre livmoderhalskræft ændringer tidligt, når de kan være mere let behandles. Disse er ting kvinder kan gøre for at mindske deres risiko.
Tal med høre sundhedspleje udbyder om, hvornår de skal gå til eftersyn. Det er generelt anbefales til kvinder, der er seksuelt aktive, eller 21 og ældre for at få en Pap-test og gynækologisk eksamen hvert år.
Afslut med at ryge.
Undgå samleje i en ung alder.
Bruge kondom under samleje.
Begræns antallet af seksuelle partnere.
Q: Hvad er Pap-test?
A: Den Pap-test er en meget enkel og vigtig test. Lægen bruger Pap-test for at se, om der er nogen ændringer i livmoderhalsen. Det bedste tidspunkt for en kvinde at have en Pap-test er 10 til 20 dage efter hendes periode. En Pap-test kan gøres på en læge kontor eller en sundhedsklinik. Lægen eller sygeplejersken praktiserende bruger et værktøj kaldet en speculum til at holde skeden åben for at se den øvre del af vagina og livmoderhalsen. Derefter er en træskraber eller en lille børste bruges til at få nogle celler fra livmoderhalsen og vagina. Disse celler er placeret på en glasplade eller i en opløsning og sendes til et laboratorium for at blive set på under et mikroskop for at kontrollere for unormale celler.
Q: Hvem skal få Pap-tests og hvor ofte?
A: Kvinder bør begynde testen når de slår 21 eller bliver seksuelt aktive, alt efter hvad der kommer først. Anbefales Pap-test hvert år, indtil en kvinde har tre eller flere normale eksamener. Derefter kan hendes sundhedspleje udbyder anbefaler gør testen mindre ofte. Kvinder bør tale med deres behandlere om, hvor ofte de har brug for testen.
Q: Hvad er symptomerne på livmoderhalskræft?
A: Kvinder med forstadier til kræft i livmoderhalsen har normalt ingen symptomer. Det er derfor, det er vigtigt at have Pap-tests. En kvinde som regel ikke har nogen symptomer, indtil de celler bliver til kræft og invadere de dybeste dele af livmoderhalsen eller andre bækken organer. Disse er almindelige symptomer hos kvinder med fuldt udviklet livmoderhalskræft.
Udflåd
Abnorm vaginal blødning
Vaginal lugt
Smerte
Disse symptomer kan være forårsaget af cancer eller andre sundhedsproblemer. Det er vigtigt for en kvinde at se hendes læge, hvis hun har nogen af disse symptomer.
Q: Hvordan er livmoderhalskræft diagnosticeres?
A: Den sundhedspleje udbyder stiller spørgsmål om kvindens sygehistorie og familiens historie. Behandleren vil også gøre en pelvic eksamen og Pap-test. Hvis der bliver fundet noget mistænkeligt, kan andre tests hjælpe med at afgøre, om kvinden har livmoderhalskræft. Det er meget vigtigt at kende omfanget af kræft - hvor dybt det har invaderet væv. Behandlingen kan være helt forskellig afhængigt af dette.
En eller flere af disse tests kan bestilles til at gøre en diagnose.
HPV-test
Biopsi
Afhængig af omfanget eller placeringen af kræft, kan biopsi gøres på en række forskellige måder.
Q: Skal alle få en anden mening?
A: Mange mennesker med kræft får en second opinion fra en anden læge. Der er mange grunde til at få en second opinion. Her er nogle af disse grunde.
Ikke at føle sig komfortable med beslutningen om behandling
Bliver diagnosticeret med en sjælden form for kræft
At have flere muligheder for, hvordan man behandler kræft
Ikke at kunne se en kræft ekspert
Q: Hvordan kan nogen få en anden mening?
A: Det er nogle af de mange måder at få en second opinion.
Spørg en primær pleje udbyder. Han eller hun kan være i stand til at foreslå en specialist. Dette kan være en gynækologisk onkolog, medicinsk onkolog, eller stråling onkolog. Sommetider disse læger arbejder sammen på kræft centre eller hospitaler. Vær aldrig bange for at bede om en second opinion.
Ring til National Cancer Institute kræft informationstjeneste. Tallet 800-4-KRÆFT (800-422-6237). De har oplysninger om behandlingsanlæg. Disse omfatter cancer-centre og andre programmer, der støttes af National Cancer Institute.
Konsultere officielle ABMS biblioteket af bestyrelsesmedlemmer certificerede speciallæger. Denne bog, fra Det Europæiske Udvalg af Speciallæger, lister læger fra stat. Det giver deres speciale, baggrund og uddannelse. Den findes på de fleste offentlige biblioteker. Du kan også se det online på www.abms.org.
Søge andre muligheder. Check med en lokal medicinsk samfund, et nærliggende hospital eller medicinsk skole, eller støtte gruppe for at få navne på læger, der kan give dig en second opinion. Eller spørge andre mennesker, der har haft kræft for deres anbefalinger.
Q: Hvad er de behandlinger af livmoderhalskræft?
A: Behandling for livmoderhalskræft er ofte kirurgi, især for kræft, der ikke har spredt langt. Kirurgi anvendes til at fjerne så meget af kræft som muligt. Det kaldes en lokal behandling. Lokale behandlinger bekæmpe kræftceller i et område. En anden type lokal behandling, som anvendes for cervikal cancer er højenergi-røntgenstråler, kaldet strålebehandling. Kemoterapi er brugen af narkotika til at dræbe kræft. Det kaldes systemisk behandling. Det bevæger sig i hele kroppen. Det kan kombineres med stråling, hverken før eller efter operationen. Kemoterapi er sjældent bruges alene til denne type kræft.
Q: Hvad check-ups bør en kvinde have efter behandling for livmoderhalskræft?
A: I det første år efter behandlingen, er de fleste kvinder rådes til at se deres behandlere hver tredje måned. Pap-tests kan udføres hver tredje måned. Ligeledes kan kvinder har brystet X-stråler og computertomografi (CT-scanninger) ved udgangen af det første år. Indtil det femte år, kan kvinder har check-ups hvert halve år. Efter fem år vil en kvinde sandsynligvis gå tilbage til årlige lægeundersøgelser. Tal med din læge om den bedste opfølgning plan for dig. Kvinder, der er blevet behandlet for livmoderhalskræft bør fortælle deres behandlere om nogen udflåd, blødning, knoglesmerter, vægttab eller tarm eller blære problemer. De skal stoppe med at ryge og bruge beskyttelse under samleje for at forebygge yderligere problemer.
Q: Hvad er nyt i livmoderhalskræft forskning?
A: Forskere arbejder på mange fronter for at bedre at forebygge, diagnosticere og behandle livmoderhalskræft. For eksempel er de arbejder på HPV-vacciner til forebyggelse og behandling af livmoderhalskræft. Og de er ved at udvikle kirurgiske teknikker, der vil helbrede lokaliserede kræftformer samtidig bevare så meget væv som muligt.
Q: Hvad er kliniske forsøg?
A: Kliniske forsøg er undersøgelser af nye former for kræftbehandling. Læger bruger kliniske forsøg for at lære, hvordan godt nye behandlinger virker, og hvad deres bivirkninger er. Lovende behandlinger er dem, der fungerer bedre eller har færre bivirkninger end de nuværende behandlinger. Folk, der deltager i disse undersøgelser komme til at bruge behandlinger, før FDA godkender dem. Folk, der slutte forsøg også hjælpe forskerne lære mere om kræft og hjælpe fremtidige kræftpatienter.
